Pneumocystose chez une femme
burundaise VIH positif
Cas clinique
Observation
Une femme, de nationalité burundaise,
âgée de 34 ans, est hospitalisée dans le service de Médecine interne du CHU de
Bujumbura (Burundi) pour une fièvre au long cours, associée à un amaigrissement
rapidement progressif (perte de 8 kg en 15 jours) du à une dysphagie, une
asthénie profonde, des lésions cutanées des membres inférieurs rapidement
extensives, une toux persistante et une dyspnée à leffort apparue il y a 3
semaines.
Dans les antécédents, on note un zona
intercostal il y a un an. Cette femme «avoue» de nombreux partenaires sexuels.
Il ny a pas de notion de transfusion sanguine.
A lexamen, létat général est
apparemment conservé (poids : 50 kg pour taille : 1 m 60), la
température est à 38°3C. On note au niveau des pieds de multiples nodules
violacés (plante, orteils dos des pieds) et un placard angiomateux du pied
gauche. Il y a un vaste placard fait dun conglomérat de nodules à la face
interne de la cuisse gauche. Le membre inférieur gauche est le siège d'un dème
élastique, chaud, douloureux, ne prenant pas le godet. Il existe également des
lésions nodulaires au niveau de
lépaule gauche. Lexamen de la cavité buccale montre deux nodules angiomateux
de la voûte palatine et un muguet. Lexamen neurologique est sans anomalie,
mais la malade signale au cours de lexamen de violentes céphalées. Le rythme
respiratoire est à 18/mn Lauscultation pulmonaire montre des râles crépitants
au niveau des deux bases. Il y a de petites adénopathies inguinales prédominant
à gauche.
Examens paracliniques
VSH : 90 mm à la première heure
NFS : Globules rouges : 3 500 000/mm3, hémoglobine : 7 g/dl,
VGM : 76 fl ; globules blancs :
6 500/mm3, PN : 75%, PE : 2%,
L : 20%, M : 2% ; plaquettes : 180 000/mm3.
Bilan rénal et hépatique normal
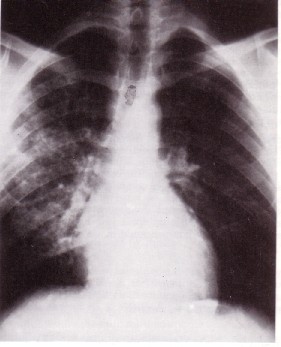
Radiographie du thorax : infiltrat
réticulo-nodulaire périhilaire droit (fig.1)
Recherche de BAAR (tubages gastriques):
négative
IDR à la tuberculine à 10 unités :
négative
Fond dil : dème papillaire à
droite, sans rétinopathie dysorique
Ponction lombaire : LCR clair,
hypertendu, avec 80 éléments blancs/mm3 à prédominance lymphocytaire,
proteinorachie à 0, 62 g/l, glycorachie
à 3,2 mmol/l, présence de cryptocoques après coloration à lencre de Chine
(la culture sur Sabouraud sera positive pour Cryptococcus
néoformans
à la 48 éme heure).
1. Quel est votre diagnostic ?
2. Quels examens
complémentaires sont indispensables pour confirmer ce(s) diagnostic(s) ?
3. Quels traitements allez-vous
prescrire ?
4. Quelle est la prévention de cette
maladie ?
Discussion :
Cette malade présente un sida avec
plusieurs infections opportunistes :
- une candidose buccale et un sarcome
de Kaposi de diagnostic clinique,
- une méningo-encéphalite à
cryptocoques diagnostiquée par lexamen du LCR, la ponction lombaire simposant
chez cette malade fébrile et souffrant de céphalées violentes.
Le diagnostic de sida est affirmé par
la mise en évidence danticorps anti-VIH1 par test rapide et un test ELISA..
Une oesogastroduodénoscopie montre
lextension de la candidose buccale à lsophage et la présence de nodules
vineux au niveau de lestomac, érodés en surface, pouvant être cause de
saignements et expliquer lanémie microcytaire.
Il existe une symptomatologie
pulmonaire faite dune toux sèche et dune dyspnée deffort dapparition
récente qui pose le problème de son étiologie. L'atteinte pulmonaire chez cette
malade au stade de sida peut être du à une des infections opportunistes
décelées : cryptococcose ou sarcome de Kaposi, plus vraisemblablement à
une pneumocystose, sans pouvoir éliminer une tuberculose pulmonaire, une
pneumopathie interstitielle lymphoïde.
La recherche de Pneumocystis carinii dans le liquide de lavage
broncho-alvéolaire (LBA) recueilli au cours dune fibroscopie bronchique montre
des kystes à la coloration de Gomori-Grocott affirmant le diagnostic de
pneumocystose. Pneumocystis carinii est un champignon de la famille
des Ascomycetes.
La pneumocystose est une des étiologies
des affections pulmonaires au cours du sida. Sa rareté signalée dans le sida africain dès 1983 nétait quapparente, liée à des
difficultés dexamens complémentaires (recueil du LBA, colorations spéciales)
ou à des décès précoces souvent en rapport avec une tuberculose pulmonaire.
La pneumocystose touche les malades
immunodéprimés, enfants et adultes, atteints dimmunodépressions congénitales
ou acquises (sida en particulier) ou sous traitements immunosuppresseurs.
Elle débute sur un mode insidieux. Les
signes fonctionnels sont discrets : toux sèche, dyspnée deffort modérée.
La radiographie pulmonaire montre dans plus de 50% des cas une peneumopathie
interstielle. La coloration par le Gomori-Grocott du LBA montre des kystes formant des conglomérats très denses,
colorés en brun ou en noir sur fond vert, de 3,5 à 5 µm de diamètre, avec une
morphologie arrondie ou en cupule.
Des anticorps monoclonaux spécifiques
de Pneumocystis détectent le parasite. Les techniques de
biologie moléculaire permettent de mettre en évidence le parasite dans le LBA
et dans le liquide de rinçage oropharynx (LROP), ce qui évite la fibroscopie
bronchique, qui peut être de réalisation difficile, en particulier chez
lenfant
La pneumocystose se développe chez des adultes VIH positifs
avec moins de 200 CD4/mm3 et chez des enfants ayant moins de 450 CD4/mm3. La
pneumocystose est fréquente chez lenfant africain.
La transmission serait aérienne par
inhalation. Les sources dinfection sont inconnues.
Le traitement de la pneumocystose fait
appel au cotrimoxazole associant triméthoprime et sulfaméthoxazole, 20 mg/kg/j
de TMP et 100 mg/kg/j de SMX, par voie orale ou 15 mg/kg/j de TMP et 75 mg/kg/j
de SMX par voie IV, en 4 prises ou en 4 perfusions courtes pendant 21 jours.
Cette thérapeutique entraîne de nombreux effets secondaires : fièvre,
signes cutanés dintolérance, agranulocytose. Ces effets secondaires sont
fréquents chez les sujets atteints de sida.
Notre malade a été traitée dune part
par lamphotéricine B IV (FUNGIZONE®) à la dose de 1 mg/Kg/j associée au 5-fluorocytosine
(ANCOTIL®)à la dose de 100 mg/kg/j, dautre part par le cotrimoxazole per os
(BACTRIM® forte) à la dose de 20 mg/kg/j de TMP et de 100 mg/kg/j de SMX.
Lévolution a été au début du
traitement favorable avec disparition des céphalées, disparition de la
candidose buccale, diminution de la symptomatologie fonctionnelle pulmonaire,
mais la fièvre a persisté à 37,8°C en plateau et les lésions pulmonaires se
sont bilétaralisées. Une PL de contrôle a montré un LCR clair contenant 40
élements/mm3, avec une proteinorachie à 0, 20 g/l, mais avec persistance de cryptocoques à lexamen direct.
Un traitement par fluconazole
(TRIFLUCAN®) per os à la dose de 400 mg/j a pris le relais de lamphotéricine B
au 15 émé jour, le cotrimoxazole étant poursuivi. .
Une dégradation brutale de la condition
respiratoire a entraîné à la 4ème semaine dhospitalisation le
décès dans un tableau de syndrome de détresse respiratoire aigu de ladulte (SDRA),
malgré la mise sous corticoïdes à la dose de 60 mg/j de prednisolone. Cette
aggravation peut être due à une co-infection pulmonaire par un autre agent
opportuniste (notamment un Mycobacterium).
La pneumocystose à Pneumocystis carinii, qui a révélé linfection à
VIH/SIDA aux USA en 1981, a bénéficié dune prophylaxie primaire dans les pays
du nord (compte de CD4 < 200 mm3 ou malade au stade IV du CDC) et
lincidence de la pneumocystose a considérablement décru. La prophylaxie
consiste en une prise de cotrimoxazole
(160 mg de TMP et 800 mg de SMX) sous forme de BACTRIM ® forte tous les
jours ou trois fois par semaine, prévention de faible coût, de grande
acceptabilité et defficacité reconnue, mais non dépourvu deffets secondaires.
Cette prophylaxie au cotrimoxazole doit
être accessible partout puisquelle assure une potection significative contre
la pneumocystose, mais aussi la toxoplasmose, les salmonelloses, les infections
à Hib et à staphylocoque.
Références
Aubry P, Touze J.E. Pneumocystose au
cours du sida. Cas cliniques en Médecine Tropicale. La Durauliè édit, mars
1990, pp. 167-168. ;
Kamanfu G, Mlika-Cabanne N., Girard P.M. et coll. Pulmonary
complications of HIV infection in Bujumbura, Burundi. Am. Rev. Respir. Dis., 1993, 147, 658-663.
Yao N.A., Ngoran N., de Jaureguiberry J.P., Bérard H.,
Jaubert D. Immunodépression et infections oulmonaires. Bull . Soc. Path. Exot., 2002, 95, 257-261.
Fisk D . T., Meshnick S., Kazanjian P.H. Pneumocystis carinii pneumonia in patients in the developing world who have acquired
immunodeficiency syndrome. CID, 2003, 36, 70-78.
Professeur Pierre Aubry. Texte revu le
03/10/2007.
|

